Antifaschistische Gegenproteste Kandel 2018
Auf Versammlungen kommen immer wieder aufs Neue viele Menschen zusammen. Wie bei jeder anderen Veranstaltung steigt dabei mit der Anzahl der Menschen das Risiko, dass Einzelne medizinischer Hilfe bedürfen. Hinzu kommen weitere Faktoren, wie körperliche Aktivität, Witterung und gewaltsame Auseinandersetzungen, die das Gefahrenpotential erhöhen. Immer wieder entstehen dabei auch Situationen, die es Rettungskräften erschweren zu verletzten Personen vordringen zu können, sodass Teilnehmer*innen ggf. lange auf dem Sanitätsdienst und der Sanitätsdienst ggf. lange auf den Rettungsdienst warten müssen.
Daher lohnt es sich für politische Organisationen, die Demonstrationen veranstalten, ebenso wie für die einzelnen Bezugsgruppen (Gruppe aus mehreren Aktivist*innen, die gegenseitig aufeinander Acht geben), einen genaueren Blick auf das Thema Erste Hilfe auf Demonstrationen zu werfen und rechtzeitig Vorkehrungen zu treffen.
Gemeinsam stark durch solidarische Selbsthilfe!
Demonstrationen und der politische Aktivismus allgemein leben von einem solidarischen Miteinander. Jemand neben dir hat ein Problem? Wen braucht er dann? Dich! Ja genau, er braucht dich! Du kennst dich mit diesem Problem nicht aus? Erstmal egal! Wichtig ist, dass du da bist und dein Bestes gibst und schaust wie du der Person helfen kannst. Das gilt für das technische Problem am Lautsprecherwagen ebenso, wie für medizinische Notfälle. Dabei musst du sicherlich nicht jedes Problem perfekt lösen können. Oft kann die Lösung z.B. auch darin liegen Hilfe zu holen bei Leuten die mehr zur Lösung beitragen können oder indem vielleicht auch schon zwei Ahnungslose zusammen mehr wissen als eine*r alleine. Auch Improvisation oder einfach einige nette Worte sind schon immer wieder hilfreich. Wir wollen letztlich nur sagen: Schau nicht weg, sondern misch dich ein und hilf mit! Dieses solidarische Prinzip macht unser Zusammenleben und gemeinsames Arbeiten viel erfolgreicher und auch einfach netter.

Proteste gegen “Demo für Alle” in Stuttgart 2016
(Bildquelle: Julian Rettig, Beobachter News)
Das gilt besonders bei medizinischen Notfällen. Was würdest du dir wünschen, wenn du einen Herzinfarkt erleidest oder aufgrund von Pfefferspray nichts mehr sehen kannst? Sicherlich würde es dir helfen, wenn sich jemand um dich kümmert, so gut er*sie es kann, Erste Hilfe leistet und je nach Notwendigkeit weitere Hilfe hinzu ruft. Begeistert erleben wir diese Hilfsbereitschaft auf Demonstrationen immer wieder in einem Maße, dass man sonst in der allgemeinen Gesellschaft leider oft vermisst. Und genau auf dieser wie selbstverständlich funktionierenden gegenseitigen Hilfe fußt auch unser mulitmodales Sanitätsdienstkonzept für Demonstrationen.
Hand in Hand mit den Demosanitäter*innen!

Proteste gegen rechten Aufmarsch Mainz 2022
(Bildquelle: Fabian Janssen)
Wir brauchen euch, um euch zu helfen! Denn Demosanitäter*innen können nicht auf jeder kleineren Demonstration in ganz Deutschland sein. Das schaffen auch alle aktuellen Demosanitätsgruppen zusammen nicht. Genauso können wir auch bei größeren Protesten nicht überall sein und bei viele Verletzten auch nicht alle gleichzeitig sofort versorgen. Das schaffen wir nur zusammen. Ihr indem ihr euch gegenseitig helft und wir, indem wir euch dabei unterstützen. Ist nicht viel los, so sind wir Demosanitäter*innen natürlich für jedes kleinere Wehwehchen genauso ansprechbar, wie für jeden richtigen Notfall und helfen euch wo wir können.
Sind viele verletzt, so müssen wir Prioritäten setzen und konzentrieren uns zum Beispiel eher auf den*die Schwerverletzte*n am Boden, statt um die vielen Leute, die Pfefferspray in den Augen haben. Hier seid ihr gefragt! Als gut vorbereitete Bezugsgruppe habt ihr sicherlich Wasser dabei und könnt einige Augen ausspülen. Vielleicht seid ihr auch bei Kleingruppenaktionen weit weg von den nächsten Demosanitäter*innen unterwegs und jemand reißt sich an einem Zaun die Hand auf oder tritt in eine Scherbe. Auch hier hilft das Erste-Hilfe-Pack eurer Bezugsgruppe. Natürlich könnt ihr als Bezugsgruppe Demosanitäter*innen mit ihren schweren Rucksäcken und ihrer medizinischen Ausbildung nicht komplett ersetzen. Aber für viele kleinere medizinische Probleme braucht es auch nicht so viel Material und Knowhow. Also bemächtigt euch selbst und helft euch gegenseitig! Wir sind trotzdem für euch da, wenn ihr uns braucht oder nicht mehr weiter wisst!
Vorbereitungen in der Bezugsgruppe
Vor der Aktion oder Demonstration solltet ihr euch rechtzeitig und ohne Zeitdruck vorbereiten und euch in einer Bezugsgruppe, die gegenseitig aufeinander aufpasst, zusammenfinden. Besprecht euch in der Gruppe, wie ihr euch die gemeinsame Aktion vorstellt und unter welchen Umständen ihr gemeinsam aus der Aktion raus gehen wollt. Viele Bezugsgruppen bilden außerdem sogenannte Buddys, Paare von zwei Leuten aus der Bezugsgruppe, die stets zusammen bleiben und nochmals besonders aufeinander achten.
Recherchiert frühzeitig alle wichtigen Informationen zu den stattfindenden Protesten, aber achtet auch auf kurzfristige Änderungen. Auch auf dem Hin- und Rückweg solltet ihr nicht alleine unterwegs sein. Sprecht daher ab, wie ihr sicher anreisen möchtet und wie später wieder alle unbeschadet nach Hause kommt. Bedenkt dabei, dass ihr für unvorhersehbare Ereignisse einen Puffer einplanen solltet, um hinterher nicht in Zeitstress zu geraten.
Vermeidet schon am Tag vor der Aktion Alkohol und andere Drogen. Geht früh schlafen, auch wenn ihr vielleicht vor großen Aktionen das Gefühl habt, noch das eine oder andere recherchieren zu wollen oder vor Aufregung nicht schlafen könnt. Denkt dran, dass ihr am nächsten Tag fit sein solltet. Steht etwas früher auf, damit ihr gemütlich frühstücken und euch rechtzeitig auf den Weg machen könnt.
Die Dinge, die ihr auf die Demonstration mitnehmen wollt, solltet ihr schon am Vortag bereitgelegt haben, damit ihr nichts Wichtiges vergesst. Kontrolliert eure Taschen außerdem auf vergessene Gegenstände, die ihr lieber daheim lassen solltet.
Das solltet ihr mitnehmen:
- i.d.R. Personalausweis/Reisepass, Krankenkassenkarte und etwas Bargeld
- wetterfeste Kleidung, festes Schuhwerk
- Handy (ohne Kontakte, ausgeschaltet, für Notruf)
- kleiner Rucksack/Umhängetasche mit …
- … Nahrungsmitteln und Getränken
- … Erste-Hilfe-Set mit Augenspülflasche
- … ggf. Sonnencreme, Taschenwärmer, etc.
- ggf. benötigte eigene Medikamente
Das solltet ihr daheim lassen:
- Alles, was als Waffe verwendet werden kann (Pfefferspray, Taschenmesser, Werkzeug, etc.)
- Kalender, Notizbücher, sonstige Papiere
- Fotoapparat, Videokamera, etc.
- Drogen und Alkohol
- Kontaktlinsen (lieber eine Brille anziehen)
- Haustiere
Erste-Hilfe-Set für Demonstrationen
Als Bezugsgruppe solltet ihr ein Erste-Hilfe-Set mitnehmen. So könnt ihr euch bei kleinere Verletzungen gegenseitig oder auch anderen Bezugsgruppen helfen. Dadurch entlastet ihr auch uns Demosanitäter*innen bzw. kommt auch bei kleinere Verletzungen klar, wenn wir nicht in der Nähe sind. Das Erste-Hilfe-Set sollte klein, leicht verpackt und einfach zu besorgen sein. Es gibt in Out-Door-Läden diverse kleine Erste-Hilfe-Sets zu kaufen, Verbandmaterial bekommt ihr auch im Drogerie-Geschäft. Alternativ ist es eine gute Lösung, einen Autoverbandkasten nach DIN 13164 B zu kaufen und diesen auf zwei Demo-Erste-Hilfe-Sets möglichst gerecht aufzuteilen und durch einzelne zusätzliche Komponenten zu ergänzen. Euer Erste-Hilfe-Set könnte dann zum Beispiel folgenden Inhalt haben:
- 2 mittlere oder große Verbandpäckchen
- 3-6 Vlieskompresse 10x10cm einzeln verpackt
- 1 Verbandtuch aus Vlies 40x60cm
- 2-3 elastische Binden 8cm breit
- 1-2 Dreiecktücher
- 1-2 Rettungsdecken (golden/silber)
- 1 Heftpflasterrolle 2,5cm breit
- 2-4 Wundschnellverbandstreifen 6x10cm
- 1 Verbandschere (stumpf!)
- 6-10 Einmalhandschuhe
- 1 NaCl-Wundreinigungsspray 50ml
- 1 Päckchen Papiertaschentücher
- 1 pneumatische Augenspülflasche 0,5l
- 1 Zeckenkarte
- 1 kleines Beatmungstuch
- 1 kleine Mülltüte
Damit euer Erste-Hilfe-Set benutzbar bleibt, solltet ihr die Verbandmaterialien in Plastiktüten einpacken, sodass sie bei Regen vor Wasser geschützt sind. Regelmäßig solltet ihr schauen, dass Nichts feucht geworden ist und noch alle sterilen Materialien haltbar sind. Alte Pflaster können mit der Zeit ihre Klebekraft verlieren und müssen dann ebenfalls ausgetauscht werden.
Bei der Wahl der Augenspülflasche solltet ihr nicht sparen und zu einer pneumatischen Version greifen. Die Augenspülflasche füllt ihr am Besten mit selbst abgekochter 2%iger Kochsalzlösung. Damit sie nicht in eurer Tasche ausläuft, könnt ihr sie in eine Plastiktüte einwickeln. Mehr dazu auf der Seite über Pfefferspray.
Medikamente solltet ihr lieber daheim lassen, wenn es sich nicht um zwingend für euch selbst benötigte und von eurem Arzt oder eurer Ärztin verschriebene Medikamente handelt. Es ist sowohl eine schlechte Idee die Kopfschmerzen nach einem Schlag auf den Kopf mit frei verkäuflichen Schmerzmitteln zu behandeln, als auch irgendwelche Salben in Wunden zu schmieren.
In den handelsüblichen Verbandkästen finden sich meist recht schlechte Scheren. Daher solltet ihr diese ggf. vorher an einem Stück Stoff ausprobieren. Auch rosten diese schlechten Scheren gerne, wenn sie nass werden, sodass sich hier die Investition in eine bessere Verbandschere lohnen könnte. Vor allem aber ist es besonders wichtig, dass ihr darauf achtet, dass ihr ausschließlich eine Verbandschere mit auf die Demonstration nehmt, die an den Spitzen beider Blätter einen stumpfen Knauf besitzt. Diese verstaut ihr im Erste-Hilfe-Set bei den Verbandstoffen. So kann sie euch nicht als Stichwaffe ausgelegt werden.
Als Verbandstoffe sind solche mit Vlies für Wundauflagen besser geeignet als welche mit Mull. Sie saugen Blut und Wundsekret deutlich besser auf und haben die Eigenschaft an Wunden weniger fest zu kleben. Trotzdem sind sie verhältnismäßig günstig.
Demosanitäter*innen anfragen

Blockupy-Proteste Frankfurt a.M. 2014
Seid ihr eine der veranstaltenden Gruppen, dann solltet ihr euch rechtzeitig Gedanken über die medizinische Absicherung eurer Demonstration machen.
Zunächst solltet ihr euch fragen, ob ihr einen Demosanitätsdienst benötigt. Handelt es sich lediglich um eine kleine Kundgebung mit 20 Leuten, so wird dies wohl eher nicht notwendig sein. Anders sieht es bei Gegenprotesten aus, die ein höheres Konfliktpotential mit sich bringen. Doch auch bei einer kleineren Demonstration mit 100 Leuten kann unerwartet mehr passieren, als man vorher dachte.
Auch andere Gefahrenquellen, z.B. das Wetter, das Alter der Teilnehmenden, die Umgebung und vieles mehr solltet ihr bedenken. Dabei ist es sicherlich sinnvoll lieber großzügig einen Sanitätsdienst anzufragen, als hinterher zu merken, dass er notwendig gewesen wäre und nicht da war. Anschließend solltet ihr schauen, welche Demosanitätsgruppen es in eurer Nähe gibt. Wir sind vor allem im Großraum Stuttgart und Rhein-Main-Gebiet aktiv. Bei größeren Aktionen fahren wir aber auch gerne einmal weiter weg. Fragt uns einfach an. Eine Auswahl weiterer Demonsanitätsgruppen findet ihr unter Verlinkungen.
Gerade bei größeren Aktionen ist es immer sinnvoll in die Mobilisierungskampagne auch Tipps zur Vorbereitung der einzelnen Teilnehmer*innen mit einfließen zu lassen und Empfehlungen zur Ersten Hilfe schon im Vorfeld zu thematisieren. So könnt ihr zum Beispiel eine kleine Checkliste für ein Demo-Erste-Hilfe-Set (siehe oben) posten oder eine Demosanitätsgruppe in eurer Nähe für einen Erste-Hilfe-Workshop einladen. Auf Aktionskarten kann ggf. eine Erreichbarkeit der Demosanitäter*innen Sinn machen. Das solltet ihr aber unbedingt mit diesen absprechen.
Kleines 1×1 der Ersten Hilfe
Auch wenn wir auf unserer Webseite sicher keinen Erste-Hilfe-Kurs ersetzen können, wollen wir euch trotzdem einige Informationen rund ums Thema Erste Hilfe mit auf den Weg geben. Sicherlich mit Abstand die meisten Patient*innen auf Demonstrationen in Deutschland werden durch den Einsatz von Pfefferspray verletzt. Daher behandeln wir dieses Thema, welches in einem normalen Erste-Hilfe-Kurs wohl kaum berücksichtigt wird, auf einer separaten Seite ausführlicher. Ebenfalls auf einer eigenen Seite werden die Verletzungen durch die Tränengase CS und CN behandelt, die sich in vielen Punkten vom Pfefferspray unterscheiden.
Themenübersicht
- Die erste Kontaktaufnahme
- Rettung aus dem Gefahrengebiet
- Notruf: Hilfe holen!
- Psychische Betreuung
- Bewusstseinsstörungen
- Wiederbelebung
- Atemstörungen
- Schock
- Herzinfarkt
- Neurologische Notfälle
- Thermische Schäden
- Blutungen & Wundversorgung
- Verletzungen am Stütz- und Bewegungsapparat
- Tierische Notfälle
Die erste Kontaktaufnahme
Erstmal ist es wichtig, dass ihr selber ruhig bleibt, wenn ihr mitbekommt, dass jemand in eurer Nähe ein medizinisches Problem hat. Wenn mehrere Menschen verletzt sind, kümmert euch zuerst um die Person, die für euch am schwersten verletzt aussieht oder sprecht mit den Menschen in eurem Umfeld ab, dass sich immer 1-2 unverletzte Menschen um eine verletze oder erkrankte Person kümmern. Geht auf Augenhöhe zu der betroffenen Person und schaut, ob sie sich bewegt und ob sie auf eure Ansprache reagiert. Ist dies der Fall ist es erst einmal gut der Person zu sagen, dass ihr ein*e Mitdemonstrant*in seid und eure Hilfe anzubieten. Wird diese benötigt, schaut ihr am Besten zuerst, welche Verletzungen auf den ersten Blick erkennbar sind und fragt die Person, welche Beschwerden sie im Moment hat.
Rettung aus dem Gefahrengebiet
Leider ist es im Demonstrationsgeschehen, bzw. auch bei anderen Aktionen nicht immer möglich einer verletzten oder erkrankten Person direkt dort zu helfen, wo er*sie sich verletzt hat. Es ist z.B. sowohl für euch als auch für die verletze Person unter Umständen gefährlich, wenn ihr euch auf einer stark befahrenen Straße befindet, auf befahrenen Bahnschienen oder inmitten einer direkten Auseinandersetzung zwischen Demonstrant*innen und der Polizei, bzw. anderen politischen Gruppierungen. Dann müsst ihr die verletze Person zunächst aus dieser Situation heraus bringen. Wenn das möglich ist, unterstützt die Person dabei zu Fuß an eine Stelle zu kommen wo es für euch sicher ist. Das kann ein paar Meter weiter hinter einem Auto, in einer Einfahrt oder an ähnlichen etwas abgeschirmten Orten sein. In anderen Situationen kann es besser sein, wenn ihr die Person in die Mitte der Demonstration z.B. zum Lautsprecherwagen bringt, weil das Umgeben sein von anderen Demonstrant*innen ebenfalls einen gewissen Schutz bietet. Wo ihr die verletze oder erkrankte Person am Besten hinbringt, müsst ihr aber je nach Ort und Situation individuell entscheiden.



Wenn die betroffene Person weder Laufen noch Sitzen kann, bringt sie mit einem speziellen Rettungsgriff aus der Gefahrensituation. Dieser geht folgendermaßen: Ihr kniet euch hinter die liegende Person. Nun hebt ihr deren Kopf ein Stückchen an und fasst dann mit euren beiden Händen von unter die beiden Schulterblätter. Aus dieser Position könnt ihr nun mit etwas Schwung den Oberkörper der Person aufrichten. Diese sitzende Position stützt ihr dann von hinten mit euren Knien ab.
Nun greift ihr mit euren beiden Armen unter den Achseln der Person hindurch und winkelt einen Arm der Person an. Diesen Arm umfasst ihr dann mit euren beiden Händen. Wichtig ist dabei, dass alle eure Finger (inkl. dem Daumen) den Arm von oben umfassen. Während ihr den angewinkelten Arm weiterhin festhaltet, geht ihr nun in eine hockende Position hinter der Person. Mit der Kraft aus euren Beinen könnt ihr die Person durch Zug an deren angewinkeltem Arm aufrichten und auf eurem Bein ablegen.
Wenn ihr alleine seid, müsst ihr die Person nun aus dem Gefahrenbereich ziehen.Besser ist es natürlich, wenn ihr zu zweit seid und eine Person noch die Beine der Person tragen kann, während ihr den Oberkörper tragt. Wenn die Person selbstständig sitzen kann, aber z.B. aufgrund einer Verletzung am Bein nicht mehr laufen kann, könnt ihr sie auch zu zwei sitzend auf euren Armen transportieren. Dazu stellt ihr euch zu zweit nebeneinander und verschränkt eure weiter voneinander entfernten Hände miteinander. Auf diese verschränkten Hände soll sich die verletze Person nun setzen und sich an euren beiden Schultern festhalten. Ihr bildet mit den Armen, die näher beieinander liegen, eine Art Rückenlehne für die Person.
Notruf: Hilfe holen!
Bei schwereren medizinischen Notfällen ist es wichtig, dass ihr frühzeitig weitere medizinische Hilfe alarmiert. Dies können die Demosanitäter*innen sein, wenn diese auf eurer Demo vor Ort sind. Oft könnt ihr sie direkt ansprechen, wenn sie in eurer Nähe sind und ihr sie an einer Kennzeichnung erkennen könnt. Viele Demosanitäter*innen sind außerdem über spezielle Handynummern, die bei größeren Aktionen im Vorfeld veröffentlicht wurden oder auch auf Aktionskarten (Karten, die bei größeren Aktionen im Voraus veröffentlicht und verteilt werden, auf denen die für die politische Aktion wichtigen Punkte eingezeichnet werden) neben der Nummer des Ermittlungsausschusses aufgeführt werden, erreichbar. Unsere Einsatzkräfte, wenn bei einer Demonstration vor Ort, können in der Regel über 0170 / 831 831 5 informiert werden. Wisst ihr die Nummer der anwesenden Demonsanitäter*innen nicht, sprecht die Ordner*innen um euch herum an oder geht zum Lautsprecherwagen, wo die Demosanitäter*innen ausgerufen werden können.
Da Demosanitäter*innen nicht auf jeder Aktion vor Ort sein können oder vielleicht gerade am anderen Ende der Demonstration bzw. bei größeren Aktionen am anderen Ende der Stadt sind, ist es wichtig bei schweren Verletzungen oder Erkrankungen immer, auch parallel, den öffentlichen Rettungsdienst unter der kostenlosen Notrufnummer 112 zu alarmieren. Damit die Demosanitäter*innen bzw. der Rettungsdienst auch möglichst schnell bei euch sein können, ist es wichtig, dass ihr, bevor ihr dort anruft, herausbekommt, wo ihr euch gerade befindet. Das ist unter Umständen in einer fremden Stadt gar nicht so einfach. Irgendwo seht ihr aber bestimmt ein Straßenschild und eine Hausnummer oder könnt euch vielleicht anhand der Aktionskarte orientieren, wo ihr im Moment seid. Wenn das mit der Orientierung im Stress nicht klappen sollte, unterstützen euch bestimmt auch ortskundige Mitdemonstrant*innen.
Wenn ihr den Notruf wählt, wird man euch am Telefon folgende Dinge fragen:
- Wo ist der Notfall passiert?
- Was ist passiert? (eine grobe Beschreibung des Geschehenen ohne strafrechtlich relevante Inhalte genügt, z.B. „ jemand hat auf der Demo was gegen den Kopf bekommen und ist nun bewusstlos“ )
- Wie viele Verletzte bzw. Erkrankte gibt es? (wenn ihr den Rettungsdienst alarmiert nennt hier nur die Menge an Personen, die mutmaßlich einen Transport ins Krankenhaus benötigen)
- Welche Verletzungen oder Erkrankungen hat bzw. haben die verletzte(n) oder erkrankte(n) Person(en)?
Auch wenn diese Fragen alle geklärt sind ist es ganz wichtig, dass ihr erst dann auflegt, wenn der Mensch von der Rettungsleitstelle sagt, dass ihr auflegen dürft. Nur so steht ihr für weitere Rückfragen noch zur Verfügung. Stellt das Handy, mit dem ihr den Notruf gewählt habt, anschließend am Besten auf laut und lasst es angeschaltet, damit euch die Leitstelle zurückrufen kann, sollten euch die Mitarbeiter*innen des Rettungsdienstes aus irgendwelchen Gründen nicht finden können.
Auch wenn es wichtig ist schnell weitere Hilfe anzufordern, sollte wenn möglich immer eine helfende Person bei der verletzten oder erkrankten Person bleiben, während eine zweite Person den öffentlichen Rettungsdienst und die Demosanitäter*innen alarmiert.
Psychische Betreuung

Proteste gegen “Demo für Alle” in Stuttgart 2016
(Bildquelle: Beobachter News)
In punkto psychischer Betreuung ist es vor allem wichtig, der Person zu sagen, dass ihr da seid um ihr zu helfen. Erklärt der Person genau, was ihr vor habt und macht nichts ohne ihr Einverständnis, soweit die Person wach und orientiert ist. Versichert der*dem Betroffenen außerdem, dass ihr solange bei ihm*ihr bleibt bis sich die Beschwerden verbessert haben oder weitere medizinische Hilfe eingetroffen ist. Sprecht in einem ruhigen Tonfall und versucht die verletzte oder erkrankte Person zu beruhigen. Macht dabei aber keine falschen Versprechungen. Hört gut zu, wenn die Person etwas sagen möchte und nehmt ihre Probleme erst.
Versucht außerdem, sie so gut wie möglich von den anderen Demostrationsteilnehmer*innen, der Polizei oder Passant*innen ab zu schirmen. Dies kann entweder gelingen, indem ihr sie an einen etwas abgeschirmten (und trotzdem sicheren) Ort bringt oder indem ihr Mitdemonstrant*innen bittet eine Art Menschenkreis um euch und die betroffenen Person zu machen um so für etwas Ruhe zu sorgen. Auch Hilfsmittel wie Rettungsdecken können für einen Sichtschutz genutzt werden.
Wenn es der medizinische Zustand der betroffenen Person zulässt, fragt sie, ob sie mit ihren Freund*innen oder einer Bezugsgruppe da ist und versucht, wenn das gewünscht ist, von diesen Menschen jemanden zur betroffenen Person zu bringen. Bietet der Person eine Decke (z.B. die Rettungsdecke aus eurem Erste-Hilfe-Set) oder etwas anderes zum Zudecken (Jacken etc.) an. Wenn es einem nicht gut geht friert man schneller.
Bewusstseinsstörungen



Wenn ihr zu einer verletzten oder erkrankten Person kommt, sprecht ihr sie zuerst laut an. Wenn daraufhin keine Reaktion kommt, müsst ihr leicht an den Schultern der Person rütteln. Kommt daraufhin immer noch keine Reaktion, ist die Person bewusstlos.
Nun müsst ihr überprüfen ob die Person noch atmet. Dazu müsst ihr sie zunächst am Besten zusammen mit einer zweiten Person auf den Rücken drehen. Vermutet ihr, dass eine Verletzung an der Wirbelsäule vorliegt, so macht dies ganze langsam und ohne ruckartige Bewegungen. Anschließend legt ihr eine Hand auf die Stirn der bewusstlosen Person und umfasst mit der anderen Hand den Unterkiefer. Nun beugt ihr den Kopf der bewusstlosen Person vorsichtig nach hinten und zieht den Oberkiefer nach oben. Durch die Überstreckung des Kopfes wird so die bei einer bewusstlosen Person erschlaffte Zunge angehoben und die Atemwege freigemacht. Nun muss der Mund geöffnet werden. Wichtig ist es dabei nicht mit den Fingern in den Mund zu fassen. Haltet nun den Kopf der bewusstlosen Person in dieser überstreckten Position und beugt euch mit eurem Gesicht über das Gesicht der*der Bewusstlosen. Schaut dabei in Richtung ihres*seines Bauches. Geht mit eurer Wange ganz nah an Mund und Nase der bewusstlosen Person und hört und fühlt an eurer Wange, ob ihr einen Luftzug hören bzw. spüren könnt. Schaut außerdem, ob ihr eine Bewegung des Brustkorbes sehen könnt. Die Kontrolle der Atmung solltet ihr zehn Sekunden lang durchführen.
Wenn die Person bewusstlos ist, aber atmet, dann müsst ihr sie in die Stabile Seitenlage bringen. Atmet die Person nicht erfahrt ihr im Abschnitt “Wiederbelebung” was zu tun ist. In beiden Fällen müsst ihr dringend den Notruf unter der 112 wählen. Wartet bitte nicht bis die Demosanitäter*innen bei euch sind.
Wie bringe ich eine bewusstlose Person in die Stabile Seitenlage?
- Kniet euch neben die auf dem Rücken liegende Person
- Winkelt den Arm der Person, der näher an euch dran liegt, an und legt ihn rechtwinklig mit der Handfläche nach oben neben den Kopf.
- Legt den weiter entfernt liegenden Arm über den Brustkorb der Person zu euch hin und haltet den Handrücken an die zu euch gerichtete Wange. Bewusstlose Menschen haben keine Körperspannung, sodass der Arm wenn ihr ihn nicht mehr festhaltet sofort wieder wegrutscht, also gut festhalten.
- Greift mit der anderen Hand das weiter von euch entfernt liegende Bein oberhalb des Knies und winkelt es durch Hochziehen an. Der Fuß bleibt auf dem Boden.
- Das Bein jetzt nicht loslassen, sondern die Person an diesem Bein mit etwas Schwung zu euch hin rollen.
- Das nun oben liegende Bein müsst ihr nun so hinlegen, dass Hüfte und Knie jeweils im rechten Winkel liegen.
- Nun den Kopf des/der Betroffenen leicht überstrecken und den Mund öffnen. Wenn der Kopf wieder nach vorne rutscht, könnt ihr eine Hand der bewusstlosen Person auch so unter die Wange legen, dass sie den Kopf überstreckt und den Mund offen hält.
- Anschließend solltet ihr die Atmung erneut überprüfen und dies regelmäßig (alle 2 Minuten) wiederholen. Kniet oder legt euch dazu neben die Person um die Atmung zu hören und zu fühlen, oder haltet eure Hand vor den geöffneten Mund und die Nase.
- Da bewusstlose Menschen schnell auskühlen ist es wichtig sie nun zu zu decken.



Die Stabile Seitenlage dient dazu, dass Flüssigkeiten wie Erbrochenes oder Speichel abfließen können und verhindert außerdem, dass die erschlaffte Zunge die Atemwege blockiert. Wichtig ist es deshalb, dass ihr, auch wenn ihr im Notfall nicht mehr genau wisst wie die Stabile Seitenlage genau geht, die Person so auf die Seite legt, dass ihr Mund der tiefste Punkt ist und daran denkt den Mund zu öffnen. Außerdem muss der Kopf leicht überstreckt sein, damit die erschlaffte Zunge nicht in den Rachen rutscht und so die Atemwege blockiert.
Wichtig: Es kann aufgrund von verschiedenen Ursachen (Hitze, zu wenig getrunken, langem Stehen, Stress etc.) zu Schwindel und zu einer kurzzeitigen Bewusstlosigkeit von wenigen Sekunden kommen. Diese Ohnmacht kündigt sich oft durch ein kurzes schwarz vor Augen werden, eine blasse Hautfarbe oder durch kalten Schweiß auf der Stirn an. Oft ist die Person innerhalb von Sekunden wieder wach. In einer solchen Situation ist es oft nicht mehr notwendig die betroffene Person in die Stabile Seitenlage zu drehen, sondern es genügt meist die Person auf dem Rücken liegen zu lassen. Bei jungen und gesunden Personen könnt ihr die Erholung durch Anheben der Beine unterstützen. Achtet aber darauf, dass die Person, auch wenn es ihr besser geht nicht zu schnell aufsteht, sondern erst noch ein paar Minuten sitzen bleibt. Bei älteren und vorerkrankten Personen (z.B. Diabetes, Herzerkrankungen, etc.) sollte eine solche kurzzeitige Ohnmacht unbedingt zeitnah ärztlich abgeklärt werden, weil sich dahinter schwere lebensbedrohliche Erkrankungen verbergen können. Im Zweifel lieber einmal zu viel Demosanitäter*innen oder den Rettungsdienst rufen.
Wiederbelebung
Findet ihr eine bewusstlose Person vor, müsst ihr wie oben bereits beschrieben 10 Sekunden lang überprüfen, ob die Person noch atmet. Stellt ihr während dieser Zeit keine Atemzüge fest oder macht die Person nur noch einzelne schnappende Atemzüge, müsst ihr mit der Herz-Lungen-Wiederbelebung beginnen. Dafür solltet ihr optimalerweise mindestens zu zweit sein. Ist keine zweite Person da, ist nichts zu tun aber auch nicht zielführend. Spätestens zu diesem Zeitpunkt solltet ihr vor Beginn weiterer Maßnahmen den Notruf über 112 alarmiert haben oder jemand anderen beauftragt haben dies zu tun. Der*die Mitarbeiter*in des öffentlichen Rettungsdienstes am Telefon wird euch schnell professionelle Hilfe schicken. Außerdem kann sie*er euch telefonisch bei der Herz-Lungen-Wiederbelebung unterstützen.
Ablauf der Herz-Lungen-Wiederbelebung

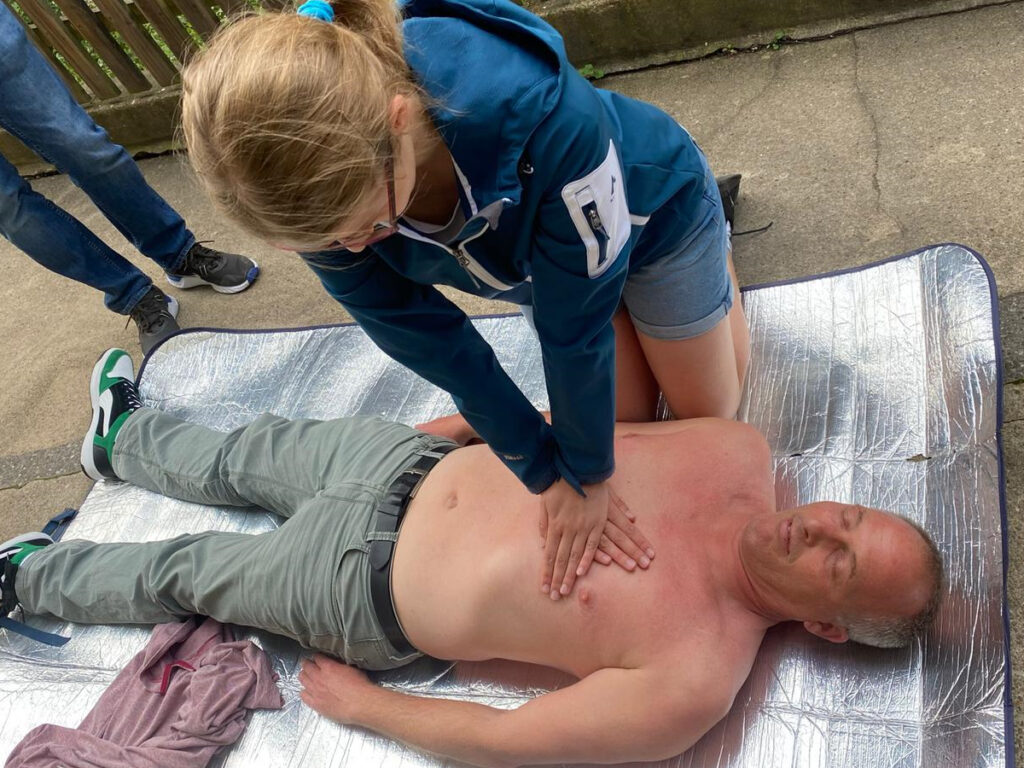


- Legt den*die Betroffene*n in Rückenlage auf einen festen Untergrund und kniet euch neben ihn*sie.
- Entfernt alle Kleidung vom Oberkörper der betroffenen Person. Unter Umständen kann es auch notwendig sein den BH zu öffnen und zu entfernen.
- Platziert eure eine Hand mit dem Ballen in die Mitte des Brustbeins und legt eure andere Hand darüber.
- Streckt nun eure Arme durch und drückt den Brustkorb 5 bis 6 cm tief ein. Dadurch wird das Herz komprimiert und Blut durch den Körper gepumpt.
- Wiederholt die Brustkorbkompression 30 Mal. Ihr solltet mit einer Frequenz von 100 bis 120 Mal pro Minute (also ca. 2x pro Sekunde) auf den Brustkorb drücken.
- Nach 30 Kompressionen muss der*die Betroffene 2x beatmet werden. Dazu verschließt ihr (oder besser die zweite Person, die euch unterstützt), mit Daumen und Zeigefinger die Nase der Person und überstreckt gleichzeitig den Kopf. Atmet normal ein und umschließt dann mit euren Lippen den Mund der*des Betroffenen. Blast daraufhin ca eine Sekunde lang Luft in die Person. Dadurch sollte sich der Brustkorb der Person heben. Senkt sich der Brustkorb wieder führt ihr den zweiten Beatmungsversuch auf die gleiche Weise durch. Achtet dabei weiterhin darauf, dass der Kopf überstreckt bleibt
- Nach zwei Beatmungsversuchen (egal ob die Beatmung erfolgreich war oder nicht) macht ihr mit 30 Brustkorbkompressionen weiter, dann beatmet ihr wieder 2 Mal und so weiter.
- Führt die Herz-Lungen-Wiederbelebung solange durch, bis der öffentliche Rettungsdienst oder Demosanitäter*innen vor Ort sind und euch mitteilen, dass ihr aufhören könnt. Sollte euch die Kraft ausgehen, lasst jemand anderen aus eurem Umfeld mit dem Brustkorbkompressionen weiter machen oder kümmert euch um die Beatmung, während die bisher beatmende Person die Brustkorbkompression durchführt. Ein regelmäßiger, schneller Wechsel (möglichst wenig Pause) kann sinnvoll sein, um eine Erschöpfung zu verhindern und die Qualität der Wiederbelebung zu verbessern.
Die meisten Herz-Kreislauf-Stillstände kommen durch ein sogenanntes Herzkammerflimmern zustande. Dieses kann durch einen Stromstoß mit einem Defibrillator („Automatischer Externer Defibrillator” = AED) unterbrochen werden. So kann das Herz wieder in den richtigen Rhythmus finden. AED Geräte finden sich an vielen öffentlichen Orten, z.B. in vielen Banken, Rathäusern oder an Bahnhaltestellen. Sie befinden sich in der Regel in einem Glaskasten und sind mit diesem Symbol (rechts) gekennzeichnet. Es lohnt sich im Alltag auf das Symbol zu achten und sich einzuprägen, wo solche Geräte zu finden sind.

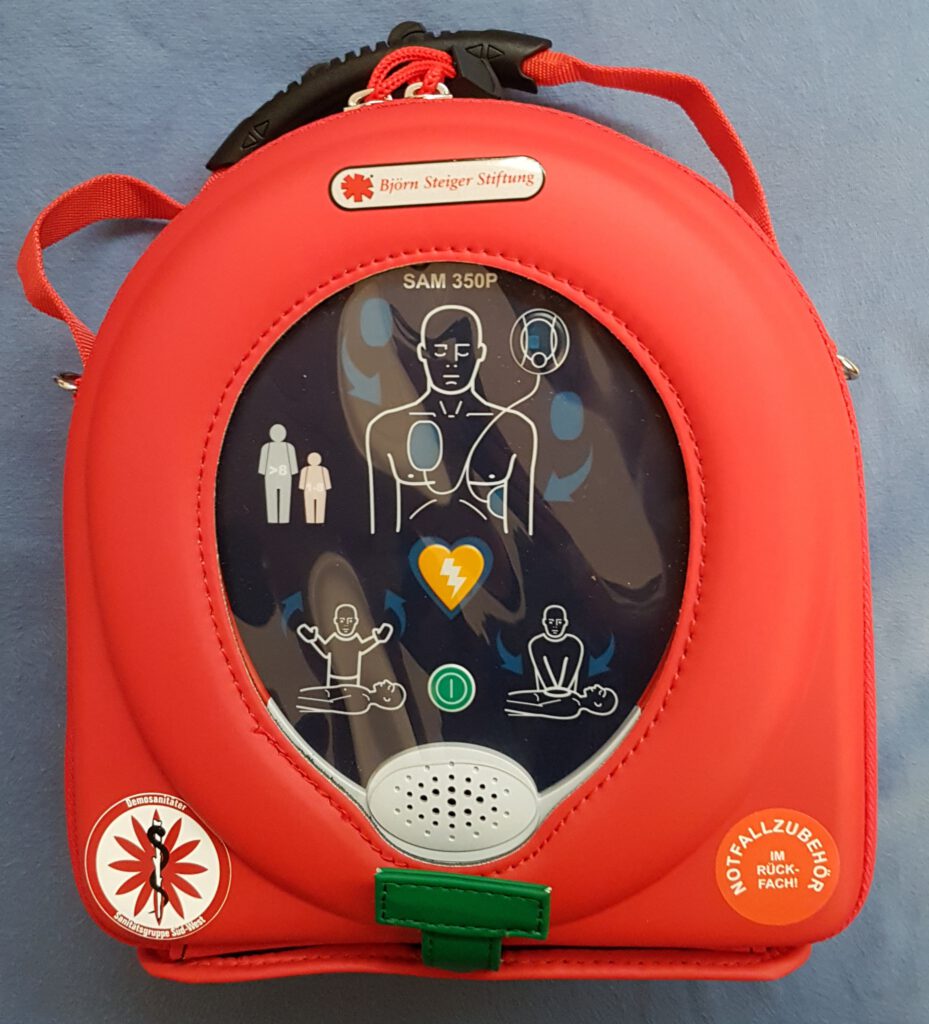
AED der Sanitätsgruppe Süd-West e.V.
Falls euch zufällig ein solches Zeichen in der Nähe vom Notfallort aufgefallen ist, schickt jemanden dorthin, um den Defibrillator zu holen. Wenn ihr genug Helfende seid, so kann auch eine Person auf Verdacht z.B. bei einer Bank in der Nähe schauen, ob sie einen Defibrillator findet. Wichtig ist es aber, dafür auf keinen Fall die Herz-Lungen-Wiederbelebung zu unterbrechen, sondern das Gerät nur zu holen, wenn dafür eine weitere (min. dritte) Person zur Verfügung steht. Habt ihr das Gerät geholt, müsst ihr es nur anschalten oder aufklappen und schon fängt es an euch Anweisungen zu geben, was ihr nun zu tun habt. Beginnt es mit Anweisungen, die ihr bereits durchgeführt habt, z.B. einer Atemkontrolle, so lasst euch davon nicht irritieren und setzt die Wiederbelebung fort, bis etwas kommt, was ihr noch machen müsst.
Atemstörungen
Für Probleme bei der Atmung kann es viele verschiedene Ursachen geben. Wir nennen aus Platzgründen hier nur den Asthmaanfall, der auch als Folge einer Pfeffersprayeinwirkung auftreten kann.
Asthmaanfall
Bei einer Asthmaerkrankung kommt es entweder durch den Kontakt mit allergieauslösenden Stoffe, z.B. Pollen, oder durch nicht allergische Ursachen wie körperliche Anstrengung, Stress oder einen (Virus-)Infekt zu einer anfallsartigen Verengung der Atemwege. Dann spricht man von einem Asthmaanfall. Die Betroffenen verspüren eine plötzlich auftretende Atemnot. Vor allem das Ausatmen fällt der betroffenen Personen schwer, weshalb die Ausatemphase verlängert ist. Manchmal hört ihr auch ein brummendes oder pfeifendes Atemgeräusch. Die Person hat Erstickungsangst. Möglicherweise kommen plötzliche Hustenattacken oder Schmerzen in der Brust hinzu. Findet ihr eine Person mit solchen Beschwerden vor, fragt ihr sie am besten erst einmal, ob bei ihr Asthma bronchiale bekannt ist. Die meisten Menschen wissen, dass sie an Asthma leiden und haben möglicherweise auch ein Asthmaspray dabei, dass ihnen bei Beschwerden dieser Art hilft. Wenn die Person dieses noch nicht genommen hat, könnt ihr sie dabei unterstützen es auszupacken und es ihr in die Hand geben. Der Sprühstoß muss so erfolgen, dass der erzeugte Nebel mit eingeatmet wird. Also muss die Person trotz Panik den richtigen Moment erwischen. Wichtig: Der Person immer nur das eigene Asthmaspray geben, niemals jemandem, bei dem ihr vermutet, dass er einen Asthmaanfall hat, das Spray von jemand anderem geben.
Neben der Unterstützung bei der Gabe des Sprays könnt ihr der betroffenen Person außerdem mit folgenden Maßnahmen helfen:
- Lagert die Person mit erhöhtem Oberkörper, kniet euch dazu hinter die Person oder lasst sie sich an einer Wand o.ä. anlehnen. Oft nehmen Personen mit Asthmaanfall von sich aus eine für sie günstige Position ein. Zwingt sie daher nicht dazu diese zu verlassen, sondern bietet lediglich eure Unterstützung und Möglichkeiten an.
- Öffnet beengende Kleidung oder entfernt Halstücher oder Schals.
- Wenn ihr wisst, wodurch der Asthmaanfall ausgelöst wurde, versucht die Ursache zu beseitigen. Geht also z.B. mit der Person vom blühenden Baum weg, wenn die Person sagt, dass sie eine Pollenallergie hat
- Macht mit ihr die sogenannte Lippenbremse: Dabei sollte die betroffene Person durch die geschlossenen Lippen ausatmen oder eine fiktive Kerze ausblasen. Durch diese Übung gelingt es leichter die eingeatmete Luft wieder abzuatmen, da die Atemwege weiter offen bleiben. Die meisten Menschen, die an Asthma leiden, kennen diese Atemübung schon und wissen deshalb, wie die Lippenbremse funktioniert. In Panik denken allerdings viele nicht daran, sodass schon ein Hinweis von euch hier hilfreich sein kann.
- Grundsätzlich sollte die betroffene Person an langsam und tief zu atmen. Seid für sie da und versucht ihre Panik zu lindern. Stress führt zu einem erhöhten Sauerstoffverbrauch und verschlimmert die Situation.
- Alarmiert bei Personen mit starker Atemnot frühzeitig den Rettungsdienst (Notruf über 112) und ruft Demosanitäter*innen zur Hilfe. Hat die Person massive Atemnot, die sich auch nach der Gabe des Asthmasprays nicht bessert oder bemerkt ihr, dass die Lippen der Person bläulich verfärbt sind, ist ein Notruf auf jeden Fall unumgänglich.
Schock
Viele Menschen, die nicht aus dem medizinischen Umfeld stammen, werden unter “Schock” erstmal etwas anderes verstehen, als es medizinisches Fachpersonal tut. Während im allgemeinen Sprachgebrauch der Schock oft eine Reaktion auf ein erschreckendes Ereignis beschreibt, wird er in der Medizin als negatives Missverhältnis zwischen benötigter und tatsächlich vorhandener Blutversorgung des Körpers definiert. Die Ursache kann dabei in einem absoluten Blutverlust durch eine Verletzung oder in einem relativen Mangel (Umverteilung von Flüssigkeit), z.B. durch eine allergische Reaktion oder einen Herzinfarkt, liegen. Gemeinsam ist den verschiedenen Schockformen eine Unterversorgung der Körperzellen, v.a. mit dem lebenswichtigen Sauerstoff. Menschen mit einem Schock sind in akuter Lebensgefahr, auch wenn sich die Situation im ersten Moment nicht so dramatisch darstellt. Sie benötigen umgehend professionelle Hilfe (Notruf 112).
Einen Schock kann man klassisch an einem schnellen Puls erkennen, der durch den niedrigen Blutdruck nur schwach zu tasten ist. Euch wird allerdings zunächst die Blässe der betroffenen Person auffallen. Sie friert, zittert und ihre Haut ist kaltschweißig. Anfänglich sind Personen mit einem Schock unruhig, ängstlich und nervös. Später werden sie zunehmend teilnahmslos (siehe Abschnitt Bewusstseinsstörungen).
Lasst die betroffene Person nicht alleine, sondern zeigt ihr mit eure Zuwendung, dass ihr euch um sie kümmert und überwacht sie auf mögliche Verschlechterungen – z.B. das Eintreten einer Bewusstlosigkeit. Soweit möglich solltet ihr die Ursache des Schocks eruieren und beseitigen. Beispielsweise sollte eine stark blutende Wunde mit einem Druckverband versorgt werden (siehe Abschnitt Blutungen & Wundversorgung).

Legt die Person hin und deckt sie mit einer Rettungsdecke aus eurem Erste-Hilfe-Set oder einer Jacke zu. Der Wärmeerhalt verhindert ein Auskühlen der betroffenen Person, wodurch z.B. die Blutgerinnung verbessert und ein Blutverlust durch Verletzungen minimiert werden kann. Hebt die Beine der Person ca. 20 bis 30cm an, indem ihr sie zum Beispiel auf eure Knie legt oder einen Gegenstand in eurer Nähe nutzt. So kann mehr Blut zum Herzen zurück fließen. Ausnahmen: Ist der Schock durch einen Herzinfarkt (siehe entsprechender Abschnitt) ausgelöst oder hat die Person offensichtliche Verletzung am Kopf (siehe Abschnitt Schädel-Hirn-Trauma & Gehirnerschütterung) oder Becken, so solltet ihr auf das Anheben der Beine verzichten.
Herzinfarkt
Bei einem Herzinfarkt kommt es zu einem plötzlichen Verschluss von den Blutgefäßen, die das Herz selbst mit Blut versorgen. Dadurch wird das Herz nicht mehr ausreichend mit Sauerstoff und Nährstoffen versorgt und die hinter dem Verschluss liegenden Bereiche des Herzmuskels sterben ab. Ihr erkennt einen Herzinfarkt daran, dass die Person plötzlich Schmerzen in der Brust hat, die auch in den Oberbauch, in den linken Arm, in Kiefer oder Rücken ausstrahlen können. Dazu können Atemnot, Übelkeit und Erbrechen, Todesangst oder eine blasse Hautfarbe kommen.
Wenn ihr zu jemandem kommt, bei dem die oben genannten Beschwerden plötzlich und ohne Gewalteinwirkung begonnen haben und der*die die Beschwerden dieser Art so noch nicht kennt, solltet ihr möglichst schnell einen Notruf unter 112 absetzen. Je schneller die Person Medikamente bekommt und im Krankenhaus versorgt wird, desto weniger Herzmuskel geht kaputt. Solange ihr auf den Rettungsdienst wartet, solltet ihr die betroffene Person nicht mehr laufen lassen, sondern sie beruhigen und mit erhöhtem Oberkörper sitzen lassen. Beengende Kleidung, z.B. Schals, solltet ihr öffnen oder entfernen. Wichtig ist es so gut es geht jeden weiteren Stress für die betroffene Person zu vermeiden. Stress erhöht die Herzfrequenz und somit den Sauerstoffverbrauch am Herzen und verschlimmert auf diese Weise die Minderversorgung der Herzmuskelzellen.
Neurologische Notfälle
Schädel-Hirn-Trauma & Gehirnerschütterung
Durch einen Sturz, einen Schlag auf den Kopf oder beispielsweise einen Verkehrsunfall kann es zu einem sogenannten Schädel-Hirn-Trauma, kommen. Die leichteste Form dieses Verletzungsmusters wird auch als Gehirnerschütterung bezeichnet. Ihr erkennt ein Schädel-Hirn-Trauma an folgenden Faktoren: Erstmal muss es natürlich eine Gewalteinwirkung auf den Kopf gegeben haben. Das können euch die betroffene Person oder umstehende Personen mitteilen oder ihr seht eine Verletzung am Kopf. War die betroffene Person nach der Gewalteinwirkung kurzzeitig bewusstlos, reagierte zunächst verlangsamt auf Fragen oder erinnert sich nach dem Aufwachen nicht mehr daran, was genau passiert ist, hat sie vermutlich mindestens eine Gehirnerschütterung. Auch, wenn die betroffene Person verwirrt ist, mehrfach fragt was passiert ist oder nicht weiß, wo sie ist oder welcher Tag heute ist, ist anzunehmen, dass ein Schädel-Hirn-Trauma vorliegt. Weitere Symptome können Kopfschmerzen, Übelkeit, Erbrechen oder Schwindel sein. Liegt ein schweres Schädel-Hirn-Trauma vor, kann die Person auch dauerhaft bewusstlos sein oder z.B. einen Krampfanfall (siehe unten) bekommen.
Ein Schädel-Hirn-Trauma, auch die leichte Form einer Gehirnerschütterung, ist immer ein Grund für eine ärztliche Untersuchung zum Ausschluss schwerer Schädigungen des Gehirns. Daher solltet ihr bei entsprechendem Verdacht, besonders bei Störungen des Bewusstseins bzw. bei Verwirrtheit nach der Gewalteinwirkung immer den öffentlichen Rettungsdienst rufen (Notruf 112). In leichten Fällen könnt ihr zunächst auch nur Demosanitäter*innen hinzuziehen, die die Situation besser einschätzen können. Hat jemand etwas auf den Kopf bekommen und außer einer Wunde keine weiteren Symptome, so kann auf den Notruf ggf. verzichtet werden. Die Wunde muss allerdings ggf. genäht oder anderweitig versorgt werden. Auch hier helfen euch Demosanitäter*innen bei der Einschätzung. Sind diese nicht bei eurer Aktion dabei oder zu weit weg und ihr wollt in einem leichten Fall sehr ungern den Rettungsdienst hinzuziehen, so ist es ratsam, die Person zumindest zu einem Arzt oder ins Krankenhaus zu begleiten.
Habt ihr den Verdacht auf ein Schädel-Hirn-Trauma, so sollte die Person bis zum Eintreffen des Rettungsdienstes bzw. der Demosanitäter*innen in leichter Oberkörperhochlage (ca. 30°) liegen bleiben. Hat die Person gleichzeitig auch noch starke Schmerzen in der Wirbelsäule oder ist aus größerer Höhe gestürzt, so sollte sie unverändert bis zum Eintreffen von Sanitätskräften liegen bleiben. Lasst die Person auf keinen Fall alleine und schaut regelmäßig ob sich der Bewusstseinszustand oder die Atmung verändern. Dann müsst ihr ggf. die Maßnahmen aus den Abschnitten Bewusstseinsstörungen und Wiederbelebung anwenden. Wenn notwendig versorgt die blutende Wunden am Kopf mit eurem Erste-Hilfe-Set.
Schlaganfall
Bei einem Schlaganfall kommt es zum Verschluss oder zum Platzen eines Blutgefäßes im Gehirn. Dadurch werden die vom betroffenen Gefäß versorgten Gehirnbereiche nicht mehr ausreichend durchblutet und Gehirnzellen sterben ab. Ihr erkennt einen Schlaganfall an plötzlich auftretenden Kopfschmerzen, Schwindel, Sehstörungen (z.B. Doppelbilder), Sprachstörungen, Gefühlsstörungen oder Lähmungen von Gesicht Armen oder Beinen. Wenn ihr vermutet, dass jemand einen Schlaganfall haben könnte macht ihr am Besten den sogenannten BE-FAST-Test (“Sei schnell!”):

- B für Balance (Gleichgewichtsstörungen): Neigt sich die Person beim Sitzen oder Gehen auf eine Seite?
- E für Eyes (Sehstörungen): Beschreibt die Person Sehstörungen?
- F für Face (Gesichtslähmungen): Bittet die betroffene Person zu lächeln, die Backen aufzublasen oder die Stirn zu runzeln. Hängt ein Mundwinkel dabei oder sind die Gesichtshälfte unsymmetrisch?
- A für Arms (Lähmungen der Arme): Fordert die Person dazu auf, beide Arme mit Handflächen nach oben nach vorne zu strecken und die Augen zu schließen. Sinkt einer der beiden Arme nach unten?
- S für Speech (Sprachstörungen): Spricht die Person verwaschen oder undeutlich? Hat die Person das Gefühl, dass ihr Worte nicht einfallen oder versteht sie nicht was andere ihr sagen? Spricht die Person unzusammenhängende Worte?
- T für Time (Zeit ist Gehirn): Muss eine dieser Fragen mit ja beantwortet werden, so ist der BE-FAST-Test positiv und ihr dürft keine Zeit verlieren. Wählt sofort den den Notruf 112. Je schneller eine Person mit einem Schlaganfall im Krankenhaus behandelt wird, desto weniger Gehirnsubstanz geht verloren.
Lagert den Kopf und den Oberkörper der betroffene Person erhöht, bis der Rettungsdienst da ist. Bemerkt ihr, dass ein Arm oder ein Bein bei der betroffenen Person gelähmt ist, polstert die Gliedmaße mit einer Jacke oder etwas anderem Weichen. Lasst die Person nicht alleine und überprüft regelmäßig ob sich die Symptome verbessern oder verschlechtern.
Krampfanfall
Krampfanfälle können viele Ursachen haben: eine Gewalteinwirkung auf den Kopf, ein Schlaganfall oder Erkrankungen wie z.B. eine Epilepsie. Auch nach Pfeffersprayeinwirkung wurden sie schon sehr selten beobachtet. Ihr erkennt einen Krampfanfall in der Regel daran, dass eine Person zu Boden stürzt und zuckende Bewegungen, sogenannte Beuge- und Streckkrämpfe, mit Armen, Beinen und dem Kopf vollführt. Es kann außerdem sein, dass sich die Person auf die Zunge beißt oder durch eine übermäßige Speichelproduktion (blutigen) Schaum vor dem Mund hat. Während des Krampfes ist die Person normalerweise bewusstlos und bleibt auch danach noch Minuten lang in einer tiefschlafartigen Phase (Nachschlafphase), aus der sie nicht erweckbar ist. Wenn die betroffene Person langsam wieder wacher wird, reagiert sie wahrscheinlich zunächst verzögert und verwirrt. Meist erinnert sich der*die Betroffene nach dem Aufwachen nicht an den Krampfanfall.
Während des Krampfanfalls ist es erstmal wichtig Verletzungen der betroffenen Person zu vermeiden. Gegenstände, an denen sich die Person verletzen könnte, sollten wegräumt werden. Wenn möglich könnt ihr etwas Weiches unter den Kopf des*der Betroffenen legen. Achtet allerdings dabei darauf, dass ihr euch durch die unkontrollierten Bewegungen der krampfenden Person nicht selber verletzt! Deshalb sollten auch umstehende Personen genügend Abstand halten. Ganz wichtig ist es, dass ihr die krampfende Person während dem Krampf nicht festhaltet, dies kann bei der betroffenen Person zu schweren Verletzungen führen.
Ist der Krampf zu Ende und die Person befindet sich in der Nachschlafphase, solltet ihr sie in die Stabile Seitenlage bringen, wie wir sie unter Bewusstseinsstörungen für euch beschrieben haben. Die Atmung sollte regelmäßig überprüft und die Person zudeckt werden. In der Regel sollte bei einem Krampfanfall immer der öffentliche Rettungsdienst verständigt werden (Notruf 112). Auch hier können euch Demosanitäter*innen in der Notfallsituation unterstützen. Nur bei Personen, die eine bekannte und medikamentös schlecht eingestellte Epilepsie haben, kann in Einzelfällen auf eine Krankenhauseinweisung verzichtet werden, da diese keine neuen Erkenntnisse bzw. eine bessere Behandlung erbringen würde. Hier können gute Freund*innen oder Angehörige ggf. helfen die Situation besser einzuschätzen. Auf jeden Fall sollten bekannte Epileptiker*innen in ihrer Bezugsgruppe und mit ihrem*ihrer Buddy genau besprechen, welches Vorgehen sie sich für den Fall eines Krampfanfalls wünschen. Auch für Epileptiker*innen gibt es unter Umständen eine Notfallmedikation, die mitgeführt wird und über die die Bezugsgruppe Bescheid wissen sollte. Auch hier gilt: Diese Medikamente sind nur bei jener Person anzuwenden, für die sie verschrieben wurden.
Thermische Schäden
Da man sich bei Demonstrationen und anderen politischen Aktionen viel an der frischen Luft aufhält, kann es auch zu verschiedenen Problemen durch Hitze oder Kälte kommen. Deshalb ist es wichtig, sich immer wetterangepasst zu kleiden, daran zu denken an heißen Tagen eine Kopfbedeckung zu tragen und ausreichend zu trinken.
Sonnenstich
Zu einem Sonnenstich kommt es, wenn die Sonne über einen längeren Zeitraum direkt auch den ungeschützten Kopf strahlt. Dadurch werden die Hirnhäute gereizt und es kommt zu den typischen Beschwerden. Besonders gefährdet einen Sonnenstich zu bekommen sind Menschen mit wenigen oder keinen Haaren auf dem Kopf, also z.B. Säuglinge oder glatzköpfige Menschen. An einen Sonnenstich solltet ihr denken, wenn ihr an einem heißen Tag zu jemandem mit einem roten, heißen Kopf kommt, der*die über Kopf- und Nackenschmerzen, Schwindel und Übelkeit eventuell mit Erbrechen klagt. Im Extremfall kann es auch zur Bewusstlosigkeit oder zu einem Krampfanfall kommen. Die Beschwerden können auch erst Stunden nach dem Aufenthalt in der Sonne auftreten, also unter Umständen auch erst, wenn ihr schon wieder von der Demo daheim seid. Wenn ihr glaubt, dass jemand einen Sonnenstich hat, ist es erst einmal wichtig sie*ihn in den Schatten zu bringen. Helft der betroffenen Person sich mit erhöhtem Oberkörper hinzulegen und kühlt Kopf und Nacken mit einem nassen Tuch. Bleibt immer bei der Person und schaut, ob sich die Beschwerden verändern. Wird die Person bewusstlos oder bekommt einen Krampfanfall, ruft den Rettungsdienst und helft wie weiter oben beschrieben.
Hitzeerschöpfung
Die Hitzeerschöpfung entsteht, wenn an einem heißen Tag bei körperlicher Anstrengung zu wenig Flüssigkeit aufgenommen wird. Der Körper schwitzt also viel und kann gleichzeitig den Flüssigkeitsverlust nicht ausgleichen. Eine Hitzeerschöpfung fällt dadurch auf, dass jemand an einem heißen Tag zusammenbricht oder kurz davor ist. Die betroffene Person hat zunächst gerötete, im späteren Verlauf blasse Haut. Die Kleidung ist vollgeschwitzt. Außerdem kann es sein, dass die Person Durst verspürt oder verwirrt wirkt. Sorgt in dieser Situation dafür, dass sich die Person in den Schatten legt und auch eine längere Zeit liegen bleibt. Organisiert Getränke, zum Beispiel Wasser oder auch einen Iso-Drink vom nächsten Kiosk und empfehlt der betroffenen Person etwas zu trinken. Wichtig ist es, dass ihr nur jemandem etwas zu trinken gebt, wenn er*sie bei vollem Bewusstsein ist. Sollte die Person bewusstlos sein, ist auch hier professionelle medizinische Hilfe unumgänglich (Notruf 112). Mehr zu den Maßnahmen wie bei „Bewusstseinsstörungen“ findet ihr im entsprechenden Kapitel.
Hitzschlag
Zu einem Hitzschlag kommt es, wenn der Körper es nicht mehr schafft seine Körpertemperatur durch Schwitzen ausreichend zu regulieren und entsprechend die Körpertemperatur immer weiter ansteigt. Dies kann in einer feuchtwarmen bzw. schwülen Umgebung passieren oder durch Tragen wärme- und feuchtigkeitsisolierender Kleidung, die das Schwitzen bzw. die Wärmeabgabe dadurch verhindert (z.B. eine dicke schwarze Jacke). Ähnlich wie beim Sonnenstich klagen Betroffene über Kopfschmerzen, Schwindel und Übelkeit. Bei einem sehr ausgeprägten Hitzschlag können sich außerdem Bewusstseinsstörungen entwickeln. Unterscheiden könnt ihr den Hitzschlag vom Sonnenstich, indem ihr euch die Haut der betroffenen Person anschaut. Diese ist am ganzen Körper gerötet und heiß, statt nur am Kopf, wie es bei einem Sonnenstich der Fall wäre. Im Gegensatz zur Hitzeerschöpfung wird die Person nicht so verschwitzt sein, da ein effektives Schwitzen ihr eben gerade nicht möglich war. Wenn ihr ein Fieberthermometer zur Hand habt, könnt ihr eine erhöhte Körpertemperatur feststellen.
Bei Verdacht auf einen Hitzschlag bringt ihr die betroffene Person am Besten, wie bei allen Problemen durch Hitze, in den Schatten und unterstützt sie dabei, sich mit erhöhtem Oberkörper hinzulegen. Öffnet wärmeisolierende Kleidung, bzw. unterstützt die erkrankte Person dabei wärmende Kleidungsstücke auszuziehen. Kühlt dann den Körper vorsichtig mit nassen Tüchern. Beginnt damit an den Händen und Unterarmen bzw. Füßen und Unterschenkeln und legt dann nach und nach auch feuchte Tücher auf die Oberarme und Oberschenkel. Direkt am Rumpf solltet ihr nicht kühlen. Da ein ausgeprägter Hitzschlag lebensbedrohlich werden kann, solltet ihr bei diesem Notfallbild auf jeden Fall den Rettungsdienst unter 112 alarmieren. Wird die Person bewusstlos, so sind auch hier wieder die allgemeinen Maßnahmen bei Bewusstlosigkeit richtig: Stabile Seitenlage und regelmäßige Atemkontrolle.
Verbrennungen
Durch den Kontakt mit Feuer oder heißen Gegenständen kann es zu Verbrennungen unterschiedlicher Größe und Tiefe kommen. Sind heiße Flüssigkeiten die Ursache, so wird die Verletzung “Verbrühung” genannt. Oberflächliche Verbrennungen fallen durch eine Rötung der Haut und Schmerzen auf. Ist die Brandwunde tiefer, so sind Blasen oder Ablösungen der Haut erkennbar und der Wundgrund wird zunehmend blass. Dabei gilt, dass tiefe Verbrennungen oft weniger schmerzen als oberflächliche, bei denen die Nervenfasern noch intakt sind.
Kleinere Verbrennungen, z.B. ein Finger oder die Handfläche, solltet ihr ca. 2 Minuten lang unter lauwarmen, sauberen Wasser kühlen (ca. 20°C). Achtet darauf, dass das Wasser nicht zu kalt ist. Größere, stark verbrannte Flächen, z.B. der ganze Oberkörper, sollten nicht gekühlt werden, da sonst die Gefahr einer Unterkühlung besteht. Das Kühlen hat zweierlei Effekte: Zum Einen könnt ihr damit die Schmerzen lindern. Zum Anderen wird das sogenannte “Nachbrennen” abgeschwächt, eine Entzündungsreaktion im Anschluss an die Verbrennung, durch die weiteres Gewebe zerstört wird. Bedeckt die verletzte Stelle nach dem Kühlen locker mit einem sterilen Verbandtuch aus eurem Erste-Hilfe-Set. Achtet darauf, dass das Verbandtuch nicht mit der Wunde verklebt. Sind Kleidungsstücke mit einer größeren Brandwunde verklebt, entfernt diese nicht, sondern überlasst dies den Profis im Krankenhaus. Kleinere und oberflächliche Verbrennungen könnt ihr gut ohne ärztliche Hilfe selbst behandeln. Tiefere und ausgedehnte Verbrennungen sollte sich ein Arzt anschauen. Hier kann es auch zu einem sogenannten Schock (siehe Abschnitt “Schock”) kommen. Legt die Person in diesem Fall fach hin, deckt sie zu und alarmiert den Rettungsdienst (Notruf 112), sowie die Demosanitäter*innen.
Unterkühlung
Auch im Winter wird demonstriert. Um eine Unterkühlung zu vermeiden, solltet ihr bei politischen Aktionen bei kalten Temperaturen im Freien oder regnerischer Wetterlage angemessene Kleidung tragen. Doch auch im Sommer kann es z.B. beim Sturz in ein kaltes Gewässer zu einer Unterkühlung kommen. Normalerweise friert und zittert die betroffene Person und hat eine kühle und blasse Haut. Stark ausgeprägte Unterkühlungen können allerdings zu Erfrierungen vor allem an den Gliedmaßen, Bewusstseinsstörungen oder sogar einem Herz-Kreislauf-Stillstand führen. Bei so starken Unterkühlungen hört auch das Zittern der betroffenen Person auf.
Bringt die unterkühlte Person an einen möglichst warmen Ort und unterstützt sie dabei feuchte Kleidung auszuziehen und wenn möglich durch trockene zu ersetzen. Deckt die Person mit trockener Kleidung oder einer Rettungsdecke aus eurem Erste-Hilfe-Set zu, um eine weitere Auskühlung zu verhindern. Ist die Person wach und zittert, gebt ihr warme und gezuckerte Getränke zu trinken und animiert sie dazu sich zu bewegen. Ist die Person schläfrig und zittert nicht mehr, alarmiert den Rettungsdienst (Notruf 112), sowie Demosanitäter*innen und gebt ihr nichts mehr zu trinken. Bewusstseinseingetrübte Personen können sich leicht daran verschlucken. Schwer unterkühlte Personen sollten nur noch möglichst wenig und vorsichtig bewegt werden. Bei starken Bewegungen kann sich kaltes Blut der Körperperipherie mit warmen Blut des Körperstamms vermischen und den sogenannten Bergungstod hervorrufen.
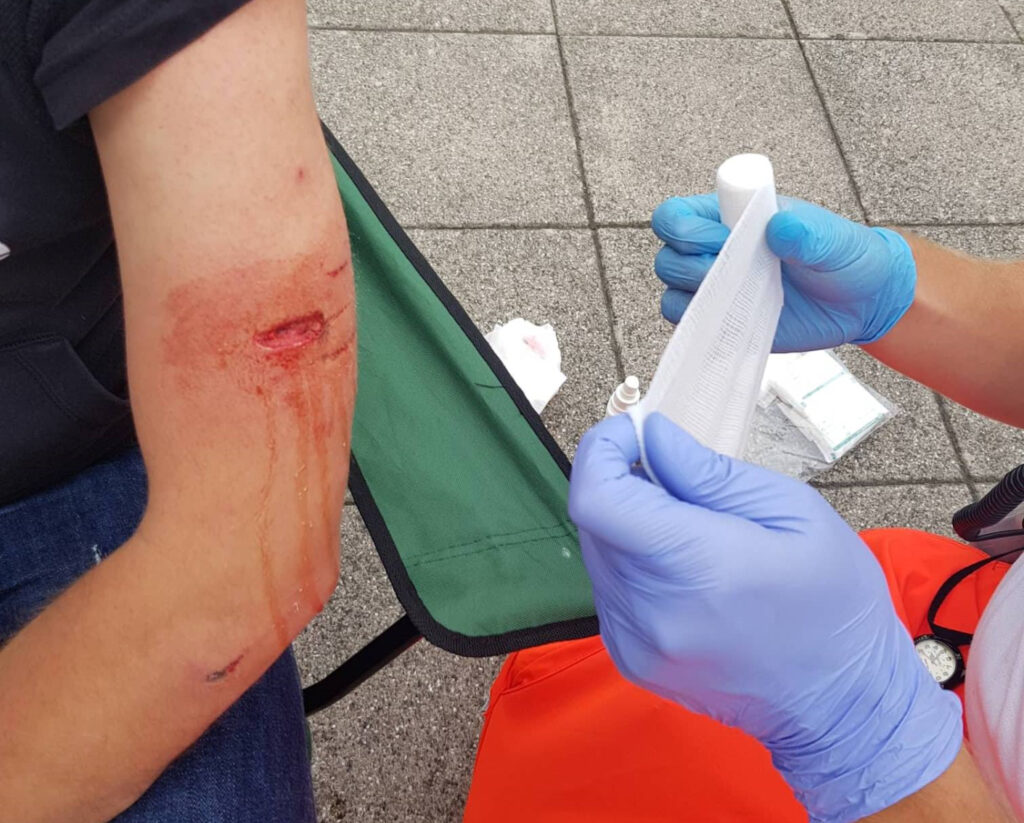
Blutungen & Wundversorgung
Blutende Wunden sehen zwar oft sehr martialisch aus, trotzdem sollte man sich als Helfer*in nicht als erstes auf diese stürzen, sondern sich einen Gesamteindruck verschaffen. Wichtiger als die Versorgung einer Kopfplatzwunde ist beispielsweise festzustellen, ob die Person nach einem Schlag auf den Kopf eine Gehirnerschütterung bzw. ein Schädelhirntrauma bekommen hat (siehe entsprechendes Kapitel). Erst im Anschluss solltet ihr euch um die meist nur leicht blutende Wunde kümmern. Nur selten bluten Wunden so stark, dass dadurch ein bedrohlicher Blutverlust auftritt.

Proteste gegen “Demo für Alle” in Stuttgart 2016
Bei der Wundversorgung solltet ihr unbedingt auf den Eigenschutz achten und Einmalhandschuhe tragen. Dies schützt nicht nur euch, sondern ermöglicht auch ein sauberes Arbeiten zum Wohle der verletzten Person. Einmalhandschuhe sollten daher auf jeden Fall Teil eures Erste-Hilfe-Sets sein.
Auf die Wunde selbst gehören nur sterile Wundauflagen, wie separat eingepackte Kompressen, die Kompressen von Verbandpäckchen oder sterile Verbandtücher. Diese werden dann mit teilweise unsterilem Verbandmaterial wie Pflasterstreifen, Mullbinden oder Dreiecktüchern befestigt. Für kleiner Wunden reichen auch sogenannte Wundschnellverbände, umgangssprachlich “Pflaster”, die Beides in sich vereinen.
Wichtig ist es bei der Wundversorgung generell, dass ihr nicht in die Wunde fasst und keine größeren Fremdkörper selbstständig aus der Wunde entfernt. Letzteres kann starke Blutungen hervorrufen. Außerdem solltet ihr klären, ob ein Impfschutz gegen Tetanus besteht. Ist die Impfung länger als 5 Jahre bei tieferen bzw. verunreinigten Wunden oder 10 Jahre bei oberflächlichen Wunden her oder die letzte Impfung unklar, so sollte der Impfschutz zeitnah bei einem Arzt oder im Krankenhaus aufgefrischt werden. Bissverletzung durch ein Tier können sich besonders leicht entzünden und sollten daher professionell versorgt werden. Besteht der Verdacht auf eine Tollwutinfektion, muss umgehend eine Impfung im Krankenhaus erfolgen.
Wunden, die zu einem erheblichen Blutverlust führen, können einen Schock auslösen (siehe entsprechenden Abschnitt) und bedürfen einer schnellen Versorgung. Wenn ihr Schockzeichen feststellt, solltet ihr die Person umgehend hinlegen und die Blutung unterbinden. Am Rumpf bleibt euch nichts Anderes übrig, als mit Verbandmaterial möglichst viel Druck auf die Wunde auszuüben und so die Blutung zu verringern. An Armen und Beinen solltet ihr am besten zu zweit einen Druckverband anlegen.
- Hebt die betroffene Gliedmaße möglichst hoch. Am Oberarm könnt ihr zwischen den Muskelbäuchen die Arterie abdrücken, um die Blutung zwischenzeitlich zu stoppen. Gelingt dies nicht, haltet euch daran aber nicht lange auf.
- Legt eine Kompresse auf die Wunde oder nutzt die Wundauflage eines Verbandpäckchens.
- Wickelt anschließend 2x bis 3x mit dem Verbandpäckchen oder einer Mullbinde um die Gliedmaße, wodurch die Wundauflage zunächst fixiert wird.
- Nun legt ihr ein Druckpolster, z.B. ein noch eingepackter Verband, eine Tempopackung oder ein Feuerzeug über die fixierte Wundauflage.
- Wickelt nun unter Zug (etwas fester weg vom Druckpolster, etwas lockerer aufs Druckpolster zu) die restliche Binde um die Gliedmaße und baut so einen Druck auf der Wunde auf.
- Befestigt den Verband am Ende mit einem Heftpflasterstreifen oder einer Schleife.
- Nun sollte die Blutung stehen. Blutet der Verband hingegen durch, so müsst ihr einen weiteren Druckverband über den bestehenden anlegen, ohne den ersten zu entfernen. Steht die Blutung, aber die Hand wird weiß und fängt an zu kribbeln, so ist der Verband zu fest und sollte vorsichtig gelockert werden. Aber Achtung! Nicht zu viel lockern, sonst fängt die Blutung wieder an.

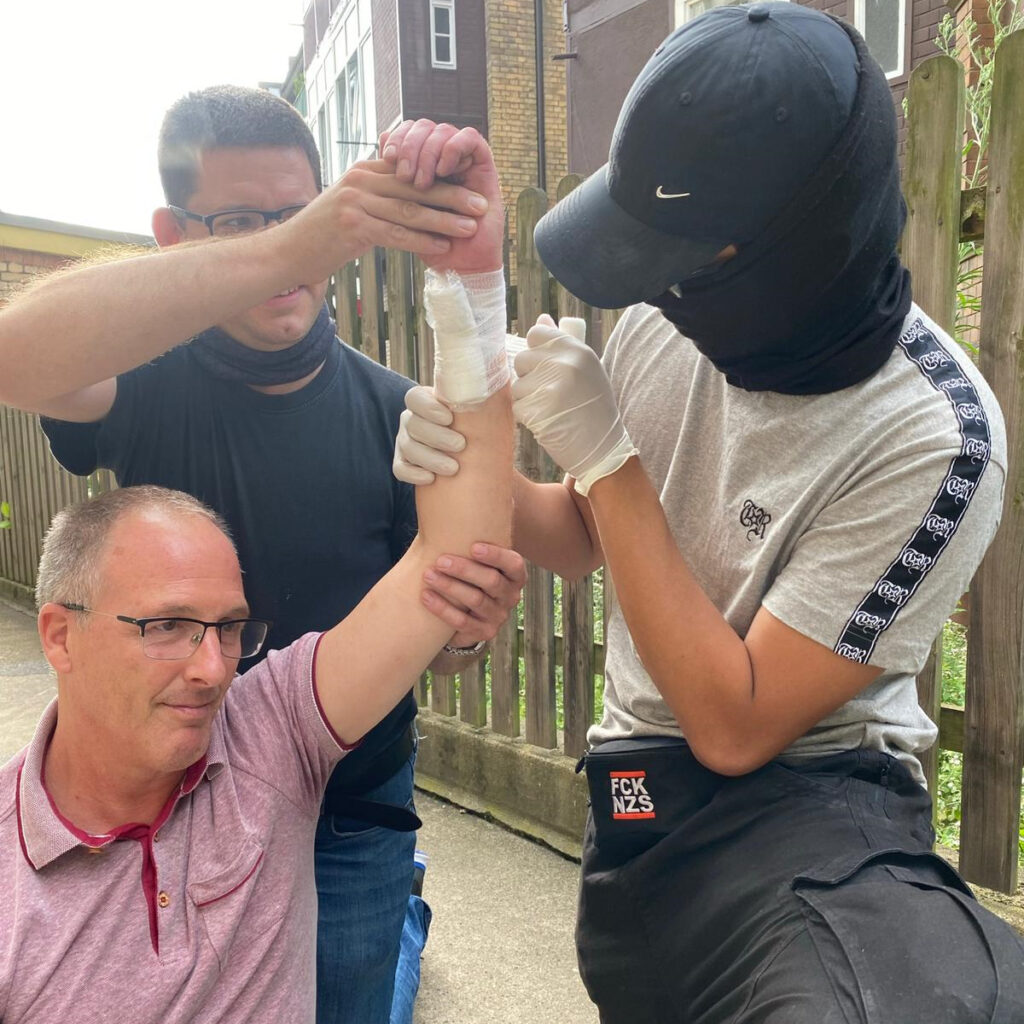
Lasst den*die Betroffene in den nächsten Minuten nicht alleine und überwacht die Person auf Verschlechterungen – z.B. zunehmende Schockzeichen. Deckt die verletze Person zu und alarmiert den Rettungsdienst (Notruf 112).
Verletzungen am Stütz- und Bewegungsapparat
Sport- und Gelenkverletzung
Nicht selten sind politische Proteste im Freien und auf der Straße mit Bewegung und sportähnlicher Aktivität vergesellschaftet. Dabei kann es natürlich auch zu Verletzungen, besonders der Gelenke, kommen. Typische Verletzungen sind Bänderdehnungen und -risse, Zerrungen und Muskelfaserrisse, z.B. nach Umknicken des Fußgelenks beim Rennen. Im Vordergrund steht als Hauptsymptom der Schmerz betroffenen Körperregion, der mit Bewegungseinschränkungen vergesellschaftet ist. Zusätzlich kann es zu einer Schwellung und einem Bluterguss kommen.
Eine genaue Eingrenzung der sich hinter den Symptomen verbergenden Verletzung ist euch als Erst-Helfer*innen in der Regel nicht möglich. Hier können euch je nach Ausbildung möglicherweise Demosanitäter*innen weiterhelfen. Im Zweifel sollte ein niedergelassener Unfallchirurg, eine Notfallpraxis oder ein Krankenhaus aufgesucht werden, um die Schwere der Verletzung einschätzen zu können. Bei leichten Symptomen kann zunächst auch eine abwartende Haltung eingenommen und bei bleibenden Beschwerden später zum Arzt gegangen werden. Auf jeden Fall sollte die Verletzung nach dem sogenannten PECH-Schema behandelt werden:
- P – Pause: Die Bewegung der betroffenen Körperregion sollte nach Möglichkeit sofort eingestellt werden, um die verletzte Stellte nicht weiter zu belasten.
- E – Eis: Zeitnahes und lang anhaltendes Kühlen der betroffenen Stelle lindert nicht nur Schmerzen, sondern ist entscheidend für den weiteren Heilungsverlauf, da es die Einblutung ins Gewebe verringert. Legt Kühlkompressen oder Eis aber nie direkt auf die nackte Hat, sondern packt sie in ein Tuch um die Haut zu schonen.
- C – Compression: Stützt das betroffene Gelenk mit einem Stützverband. So kann z.B. bei einem Bänderriss das Gelenk stabilisiert werden. Die Kompression des Verbands, der am Besten mit elastischen Binden gemacht wird, wirkt außerdem der Schwellung entgegen.
- H – Hochlegen: Ebenfalls gegen die Schwellung und positiv für die interne Blutstillung ist das Hochlagern der betroffenen Gliedmaße. Dies sollte lang andauernd passieren.
Verletzungen am Gelenk können mit gelenknahen Knochenbrüchen (siehe Abschnitt Knochenbrüche) einher gehen – meist erhebliche Schwellung und Funktionseinschränkung. Außerdem kann eine Verrenkung entstehen, die durch eine abnorme Stellung des Gelenks auffällt. Habt ihr den Verdacht auf eine Verrenkung oder einen Bruch, so solltet ihr selbst keine Einrenkversuche unternehmen, sondern euch schnell professionelle Hilfe holen (Demosanitäter*innen und öffentlicher Rettungsdienst – Notruf 112) um bleibende Schäden zu verhindern. Das Gelenk sollte auf keinen Fall weiter belastet werden. Kühlt die betroffene Stelle in der Zwischenzeit ausgiebig.
Knochenbrüche
Knochenbrüche sind im Aktionskontext i.d.R. Folge starker Gewalteinwirkung auf den Stützapparat des Körpers. Es werden geschlossene Brüche ohne Wunde von offenen Brüchen mit äußerlicher Wunde unterschiedlicher Tiefe unterschieden. Letztere bergen die Gefahr einer Infektion mit möglichen Komplikationen bei der Heilung.
Knochenbrüche kann man an sicheren und unsicheren Frakturzeichen erkennen. Sichere Frakturzeichen bestätigen den Bruch ohne weitere Diagnostik. Zu ihnen gehören Fehlstellungen, abnorme Beweglichkeit oder eine Verkürzung der Gliedmaße. Möglicherweise können bei einem offenen Bruch Knochensplitter gesehen werden oder man kann ein Reiben der Knochenenden bei Bewegung hören. Häufiger sind die unsicheren Zeichen, wie starke Schmerzen, Bewegungseinschränkungen, Schonhaltung und eine starke Schwellung über der Bruchstelle durch Verletzte Blutgefäße. Knochenbrüche können auch Nerven und Blutgefäße verletzen und so für Durchblutungs- und Gefühlsstörungen sorgen. Diese Verletzungen können auch im Nachhinein durch unnötige Bewegungen entstehen und die Verletzung verschlimmern. Ein weitere Risiko besteht in massiven inneren Blutungen, die einen Schock auslösen können (siehe Abschnitt Schock).
Grundprinzip der Ersten Hilfe bei Frakturen ist, diese möglichst wenig zu bewegen. Besteht am Ort der Verletzung eine akute Gefahrensituation, z.B. weitere Auseinandersetzungen, so sollte die*der Betroffene zunächst natürlich von euch in Sicherheit gebracht werden (siehe Abschnitt Rettung aus dem Gefahrengebiet). Ist dies nicht der Fall, solltet ihr die Person vor Ort versorgen. Um die Infektionsgefahr bei offenen Brüchen so minimal wie möglich zu halten, solltet ihr diese möglichst schnell mit einem keimfreien Wundverband versorgen. Dazu sind am Besten die Verbandtücher aus eurem Erste-Hilfe-Set geeignet, mit denen ihr locker die offenen Bruchstellen abdeckt ohne Druck darauf auszuüben.
Ist ein Bein betroffen, so sollte dieses behelfsmäßig über die angrenzenden Gelenke hinweg ruhig gestellt werden. Hierzu kann so ziemlich jedes weiche Polstermaterial verwendet werden: Decken, Kleidung, Kissen, Taschen, etc. Außerhalb könnt ihr die Polsterung vorsichtig durch festere Materialien stabilisieren. Versucht aber nicht die Lage der Extremität zu verändern. Dies solltet ihr den Profis des Rettungsdienstes (Notruf 112) oder der Demosanitäter*innen überlassen. Geschlossene Brüche könnt ihr vorsichtig mit kalten Umschlägen kühlen, um die Schwellung und Einblutung im Bruchbereich abzuschwächen. Denkt an den Wärmeerhalt und deckt die Person zu.
Brüche von Hand, Arm oder Schulter verleiten die Betroffenen meist selbst dazu eine Ruhigstellung des Bruchs durchzuführen, indem die betroffene Gliedmaße mit der nicht betroffenen Hand fest an den Körper gehalten wird. Dadurch werden Bewegungen vermindert und Schmerzen gelindert. Belasst diese Position am Besten, bis Hilfe eingetroffen ist oder ihr mit der betroffenen Person eine ärztliche Versorgungseinrichtung aufgesucht habt.
Starke Schmerzen im Unterbauch und Bewegungseinschränkungen der Beine können einen Hinweis auf einen Bruch des Beckens darstellen. Hier ist das Risiko für starke innere Blutungen und einen Schock sehr hoch (siehe Abschnitt Schock). Starke Rückenschmerzen und eine weitgehende Einschränkung der Beweglichkeit des Körpers lassen hingegen an einen Bruch der Wirbelsäule denken. Dieser kann auch mit Lähmungserscheinungen und Gefühlsstörungen einher gehen, was auf eine mögliche Schädigung des Rückenmarks hindeutet. Beide Fälle sind absolute Notfälle, bei denen das Hinzuziehen des öffentlichen Rettungsdienstes (Notruf 112) unumgänglich ist. Sind Demosanitäter*innen auf eurer Aktion dabei, solltet ihr diese auf jeden Fall für eine Erstversorgung herbei rufen. Besteht am Ort der Verletzung keine unmittelbare Lebensgefahr, so solltet ihr den*die Patient*in dort liegen lassen und möglichst wenig bewegen um weitere Schäden zu verhindern. Deckt die betroffene Person zu und kümmert euch um sie. Bemerkt ihr Anzeichen für einen Schock oder wird die Person bewusstlos oder atmet nicht mehr, so müsst ihr die dafür notwendigen Maßnahmen ergreifen (siehe Abschnitte Schock, Bewusstseinsstörungen und Wiederbelebung). Keinesfalls sollten diese lebensrettenden Maßnahmen aus Rücksicht auf die Wirbelsäule unterbleiben. Kontrolliert deshalb regelmäßig Bewusstsein und Atmung der verletzten Person.
Tierische Notfälle
Insektenstiche
Insektenstiche können gleich in mehrfacher Hinsicht das Risiko lebensbedrohlicher Beeinträchtigungen bieten. Im Mundraum können Stiche von Wespen, Bienen und Hornissen zu einem Anschwellen der Schleimhäute oder der Zunge führen und eine schwere Atemnot mit Erstickungsgefahr auslösen. Häufig ist dies Folge eines Mitessens oder Mittrinkens des Insekts. Doch auch schwere allergische Reaktionen können durch die Insektengifte ausgelöst werden und in einem Schock münden, der entsprechend behandelt werden muss (siehe Abschnitt Schock).
In beiden Fällen solltet ihr zunächst trotz des bedrohlichen Notfallbildes Ruhe bewahren und die betroffene Person beruhigen. Aufregung erhöht den Sauerstoffbedarf und trägt somit zur Verschlimmerung der Situation bei. Alarmiert frühzeitig den Rettungsdienst (Notruf 112) und holt euch wenn vorhanden Hilfe bei den Demosanitäter*innen. Bei Stichen im Rachenraum kann Kühlen die Situation deutlich verbessern. Dabei hilft sowohl das Lutschen von Eiswürfeln oder Speiseeis von innen, wie auch das Kühlen mit Umschlägen von außen. Tritt trotzdem der Atemstillstand ein, solltet ihr unverzüglich mit den Wiederbelebungsmaßnahmen (siehe Abschnitt Wiederbelebung) beginnen.
Vorsicht ist besser als Nachsicht! Seid achtsam, wenn ihr auf Aktionen im Freien oder bei der Volxküche im Camp etwas esst und trinkt – besonders wenn ihr bereits Wespen gesichtet habt. Ein kritischer Blick auf das Brot, bevor es im Mund verschwindet kann ebenso Schlimmeres verhindern, wie die Inspektion der Limonade vor dem nächsten Schluck. Auch als Allergiker*inne solltet ihr beim Anblick einer Wespe nicht nicht Panik geraten und nach dieser schlagen. Damit macht ihr sie erst recht aggressiv und erhöht das Risiko eines Stiches. Klärt außerdem in eurer Bezugsgruppe ab, es bei euch Allergiker*innen gibt, bei denen es bekannt ist, dass sie stark auf bestimmte Insektenstiche, aber auch andere Allergene, wie z.B. bestimme Nahrungsmittel reagieren. Besprecht vor der gemeinsamen Aktion, wie im Notfall reagiert werden soll und was sich die betroffene Person wünscht. Wichtig ist hierbei anzusprechen, ob die Person ein Notfallkit mit sich führt und wie dieses angewendet wird. Benutzt dieses Notfallkit aber nur bei der Person, die es verschrieben bekommen hat.
Doch es gibt natürlich auch die leichten Fälle. Auch für Menschen, die keine Allergie haben, ist ein Wespen- oder Bienenstich alles andere als angenehm. Steckt noch ein Stachel fest, so sollte dieser vorsichtig entfernt werden. Auch hier kann Kühlen helfen den Schmerz zu lindern und die Schwellung abzuschwächen. Frei verkäufliche Salben oder Gele mit dem Wirkstoff Dimetinden können ebenfalls helfen und sind bei längeren Aktionen in der Natur sicher keine schlechte Investition.
Zecken
Ein unliebsamer Begleiter bei Aktionen in Wald und Wiesen vor allem im Frühjahr und Sommer ist die Zecke. Aufgrund ihrer Lebensweise überträgt der blutsaugende Parasit häufig Erreger verschiedenster Krankheiten – mehr als bei jeder anderen parasitischen Tiergruppe. In Deutschland sind vor allem die bakterielle Borreliose und die virale Frühsommermeningoenzephalitis (FSME) von Bedeutung.
Zecken durchlaufen in ihrer Entwicklung von der Larve bis zur Eiablage mehrere Stadien, bei denen sie wiederholt Wirte anzapfen und sich mit Blut vollsaugen. Dabei dient der Mensch meist ausgewachsenen Zecken als Wirt. Die Zecke ritzt die Haut des Wirtes zunächst an und schiebt dann ihren mit Widerhaken besetzten Stechapparat in die Wunde. Während die Zecke das Blut absaugt, kann es u.a. zur Übertragung von Borreliose-Erregern kommen, mit denen sich die Zecke zuvor bei einem anderen Wirt infiziert hat. Je länger der Saugvorgang anhält, um so höher ist das Übertragungsrisiko. Daher solltet ihr euch bei Aktionen im Gelände regelmäßig nach Zecken absuchen und diese bei Verdacht umgehend entfernen.

Klassischerweise werden dazu Zeckenzangen verwendet, mit denen die Zecke durch vorsichtigen Zug, ohne sie zu quetschen, entfernt wird. Wir empfehlen euch aufgrund der leichteren Handhabung eine Zeckenkarte, die ihr bei Aktionen im Gelände eurem Erste-Hilfe-Set hinzufügen solltet. Zeckenkarten besitzen vorgefertigte Einkerbungen für verschiedene Zeckengrößen. Diese werden unter die Zecke geschoben und dabei die Zecke mit einer schiebenden Bewegung aus der Haut gezogen.
Wichtig ist vor allem, dass die Zecke so Haut nah wie möglich entfernt wird und kein Druck auf den Zeckenkörper ausgeübt wird. Alles was zu einem Verbleib von Resten der Zecke in der Haut, zu einem Todeskampf der Zecke (keine Öle, Lacke, etc.) oder zu einem Ausquetschen der Zecke in die Haut führen kann, erhöht das Infektionsrisiko deutlich. Sollten nach der Entfernung Reste der Zecke in der Haut verbleiben, so müssen diese am Besten mit einer Pinzette entfernt werden.
Nach einem Zeckenbiss ist auf Frühsymptome für Borreliose und FSME zu achten. Die Borreliose läuft klassisch in mehreren Phasen ab. Dabei kommt es in der ersten Phase ca. 10 bis 30 Tage nach dem Zeckenbiss zu einer typischen ringförmigen Rötung um die Einstichstelle, die sich langsam ausbreitet, sowie zu Lymphknotenschwellungen in der betroffenen Region. Auch Fieber, Abgeschlagenheit und Kopfschmerzen können auftreten. In diesem Fall solltet ihr euch dringend in ärztliche Behandlung begeben um die Borreliose antibiotisch behandeln zu lassen. Die Borreliose ist ein schweres Krankheitsbild, welches mit einer Vielzahl starker Symptome so ziemlich aller Organe einhergehen kann.
Im Falle einer FSME-Infektion tritt die Erkrankung nach 5 bis 20 Tagen auf. Dabei kann der Verlauf von leichten grippalen Symptomen bis hin zu schweren neurologischen Ausfällen reichten. In einem Prozent der Fälle verläuft die Infektion tödlich. Da es gegen die FSME-Viren keine spezifische Therapie gibt, ist die Prävention um so wichtiger. Aktivist*innen sollten sich vor der Aktion informieren, ob ihre Aktion in einem FSME-Risikogebiet stattfindet. In diesem Fall sollte rechtzeitig eine Impfung gegen FSME erfolgen oder der Impfschutz überprüft werden. Das reguläre Impfschema sieht 3 Impfungen bis zur vollen Immunisierung vor und ist erst nach 5 bis 12 Monaten abgeschlossen. Mit einem Schnellimpfschema, das weniger Schutz bietet, kann eine volle Immunisierung binnen 21 Tagen ebenfalls mit 3 Impfungen erreicht werden. Die erste Auffrischungsimpfung erfolgt nach 3 Jahren. Anschließend wird bei unter 60 Jährigen alle 5 Jahre aufgefrischt. Wenn ihr häufiger an Aktionen im Gelände teilnehmt, empfehlen wir euch eine normale Grundimmunisierung mit regelmäßigen Auffrischimpfungen und grundsätzlich geschützt zu bleiben.
Grundsätzlich könnt ihr euer Risiko für einen Zeckenbiss auch reduzieren, indem ihr festes Schuhwerk und geschlossene Kleidung tragt und eure Socken über die Hosenbeine stülpt bzw. die Hose in die hohen Schuhe stopft. Insektenschutzmittel, wie Zanzarin können Zecken fernhalten. Auch der Genuss von Knoblauch oder Knoblauch-Sprays halten die kleinen Vampire fern.
Eichenprozessionsspinner
Die Raupen des Eichenprozessionsspinners sind die bekanntesten Auslöser der sogenannten Raupendermatitis. Doch auch weitere Schmetterlingsarten, wie z.B. der Pinienprozessionsspinner oder der Kieferprozessionsspinner, können Ausschläge auslösen, die durch Nesselhaare der Raupen hervorgerufen werden. Anzutreffen sind die Raupen, die oft in größeren Kolonien zusammen leben, vor allem an Bäumen, deren Namen sie tragen. Daher verwundert es wenig, dass Aktivist*innen vor allem im Rahmen von Baum- und Waldbesetzungen Bekanntschaft mit den haarigen Zeitgenossen machen.
Ältere Schmetterlingsraupen der genannten Arten tragen auf dem Rücken feine, mit Widerhaken versehene Härchen, die bereits bei leichter Berührung abfallen und in der Luft über weite Strecken transportiert werden können. Diese sogenannten Brennhaare enthalten ein Gift, welches bei Kontakt mit der Haut einen juckenden, quaddelförmigen Ausschlag verursachen kann. Auch die Kokons der Raupen enthalten Brennhaare und können noch Jahre später Reaktionen hervorrufen. Komplikationen entstehen hauptsächlich, wenn Personen schwer allergisch auf die Gifte der Brennhaare reagieren oder Brennhaare eingeatmet werden und besonders bei vorerkrankten Personen eine Atemnot auslösen (siehe Abschnitt Atemstörungen). Auch eine Bindehautentzündung der Augen ist häufig.
Betroffene sollten sich in medizinische Behandlung begeben. In leichteren Fällen reicht die Hilfe von Demosanitäter*innen vor Ort oft aus. Begrenzte lokale Ausschläge lassen sich zuverlässig mit 0,5%iger Hydrocortison-Salbe behandeln und sind normalerweise innerhalb einer Woche rückläufig. Unterstützend können kühlende Menthollösungen, Fettcremes und lokal betäubende Gele zur Anwendung kommen. Bei stärkeren Formen ist ggf. eine Behandlung durch Haut- oder Augenärzte mit verschreibungspflichtigen Substanzen erforderlich. Treten akute Luftnot oder eine schwere allergische Reaktion auf, so handelt es sich um einen medizinischen Notfall, sodass der Rettungsdienst (Notruf 112) alarmiert werden sollte.
Präventiv ist vor allem darauf zu achten, dass ausreichend Abstand von Raupenkolonien gehalten wird. Weitere Maßnahmen können zeitweise u.a. das Tragen von FFP2/3-Masken, geschlossener Kleidung und Schutzbrillen sein. Während die meisten Raupen sich durch Tarnung schützen (grüne bzw. braune Farbe), stechen giftige Raupen durch grellere Farben hervor, die Fressfeinde vor dem Gift waren und auch euch diese Tiere erkennen lässt.
Krätze
Bei Krätze handelt es sich um eine hoch ansteckende Erkrankung, die durch Milben verursacht wird (Übertragung v.a. durch Körperkontakt und Textilien) und mit stark juckenden Hauterscheinungen einher geht. Die Ausprägung und Intensität variiert dabei stark je nach Dauer der Erkrankung, individueller Körperreaktion und der Körperhygiene. Typisch ist ein rötlicher Ausschlag mit Papeln, Schuppen oder Bläschen, der vor allem zwischen Zehen und Fingern, in den Ellenbeugen und Achselfalten, an den Brustwarzen, dem Nabel, der Genitalregion und dem Knöchel vorkommt. Kopf, Nacken, sowie Hand- und Fußflächen sind fast nie betroffen. Symptomatisch wird eine Erstinfektion innerhalb von 3-6 Wochen. Bei erneuten Infektionen können die Betroffenen bereits nach einem Tag Symptome aufweisen. Im Aktionskontext ist die Erkrankung vor allem dort zu erwarten, wo Aktivist*innen längere Zeit zusammenleben und Schlafplätze durch wechselnde Personen genutzt werden: z.B. Besetzungen.
Verwechselt werden kann die Krätze mit einer Reihe anderer Erkrankungen, die mit einem Ausschlag einher gehen. Hierzu zählen u.a. Kontaktekzeme, Neurodermitis, sowie durch Bakterien verursachte Hauterscheinungen. Bei Verdacht auf eine Krätzeerkrankung ist zur Bestätigung der Diagnose und anschließenden Behandlung eine ärztliche Vorstellung unerlässlich. Die Behandlung erfolgt in der Regel durch Eincremen des gesamten Körpers mit einer Milben abtötenden Creme (Permethrin 5%). Alternativ oder bei starkem Befall in Kombination kann auch eine Therapie in Tablettenform erfolgen (Ivermectin). Naturheilkundlich wird Teebaumöl extern angewandt. Wichtig zu bedenken ist, dass der Juckreiz auch nach erfolgreicher Therapie noch eine Weile anhalten kann. Um ein erneute Infektion bzw. eine Infektion anderer zu vermeiden, sollten auch möglicherweise infizierte Kontaktpersonen Abstand zu Anderen halten und ggf. mit behandelt werden. Außerdem sollten Schlafstätten, Kleidung und andere Textilien bzw. Polster von Milben befreit werden. Dies ist am Einfachsten möglich, indem diese über längere Zeit luftdicht in Müllsäcke gepackt oder heiß gewaschen werden.
Keine Gewährleistung für Vollständigkeit und Korrektheit – Stand: 21.08.2021
